Osteoporose – wenn den Knochen die Mineralstoffe verloren gehen. Die stille Volkskrankheit betrifft über 5 Millionen Menschen – dabei ist Vorbeugung mit gesunder Ernährung so leicht!
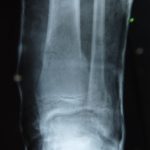
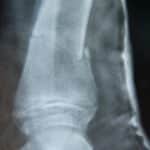
Die Knochen gehören zum lebendigen Organismus wie alle anderen Teile des Körpers. Sie sind in gleicher Weise dem Wachstumsprozess sowie ständigem Abbau und steter Erneuerung unterworfen. Mit steigendem Alter allerdings hinkt die Erneuerung des Knochengewebes mit zunehmender Intensität seinem Abbau hinterher. Unterm Strich bleibt ein Schwund der Knochendichte übrig. Das führt bei mehr als einem Viertel der über 50jährigen dazu, dass ein krankhafter Knochenschwund, eine Osteoporose diagnostiziert wird.
Äußerst heimtückisch wird die Osteoporose dadurch, dass sie im Unterschied zu den Gelenkerkrankungen Arthrose und Arthritis sehr lange Zeit unauffällig und schmerzfrei verläuft. Es wird daher auch von einer stillen Erkrankung gesprochen.
Die beste Therapie gegen Osteoporose ist die Vorbeugung. Besonders Vitamin D, Vitamin K, Magnesium und Kalzium stehen im Mittelpunkt der knochengesunden Ernährung. Aber auch Zink und Aminosäuren schützen und stimulieren die Osteoblasten, die knochenerhaltenden Zellen.